Essais cliniques diabète type 2 : Avancées et opportunités de traitement
Le diabète de type 2 représente environ 90% des cas de diabète dans le monde, touchant près de 422 millions de personnes selon l’Organisation Mondiale de la Santé (OMS). Cette maladie chronique, caractérisée par une résistance à l’insuline et une production insuffisante de cette hormone par le pancréas, engendre de nombreuses complications cardiovasculaires, rénales et neurologiques lorsqu’elle n’est pas correctement prise en charge.
Face à ce défi de santé publique majeur, les essais cliniques constituent le pilier fondamental de la recherche sur le diabète de type 2. Ils permettent d’évaluer l’efficacité et la sécurité des nouvelles approches thérapeutiques avant leur mise à disposition aux patients. Ces dernières années, la recherche a connu des avancées significatives, avec le développement de molécules innovantes et de thérapies combinées qui transforment progressivement le paysage thérapeutique.
Malgré ces progrès, les traitements actuels ne permettent pas toujours un contrôle glycémique optimal et présentent parfois des effets indésirables significatifs. Les essais cliniques sur le diabète de type 2 explorent aujourd’hui des voies prometteuses, axées non seulement sur la régulation glycémique mais également sur la prévention des complications et l’amélioration de la qualité de vie des patients.

Comprendre les essais cliniques sur le diabète type 2
Types d’essais cliniques pour le diabète
Les essais cliniques consacrés au diabète de type 2 se divisent en plusieurs catégories selon leurs objectifs spécifiques. Les essais interventionnels testent l’efficacité de nouveaux médicaments, dispositifs médicaux ou approches thérapeutiques. Parmi eux, on distingue notamment :
- Les essais sur les nouvelles molécules : développement de médicaments innovants ciblant différents mécanismes biologiques impliqués dans la pathologie du diabète
- Les essais sur les thérapies existantes : optimisation des posologies, évaluation de nouvelles indications ou comparaison avec d’autres traitements
- Les essais sur les interventions comportementales : évaluation des programmes d’éducation thérapeutique, régimes alimentaires ou programmes d’activité physique
- Les essais sur les dispositifs médicaux : développement de nouveaux systèmes de surveillance glycémique ou d’administration d’insuline
Les essais observationnels, quant à eux, recueillent des données sur l’évolution de la maladie, les facteurs de risque ou l’utilisation des traitements en conditions réelles, sans intervention spécifique. Ces études fournissent des informations précieuses sur l’efficacité des traitements à long terme et dans la vie quotidienne des patients.
Processus et phases des essais cliniques
Le développement d’un nouveau traitement pour le diabète de type 2 suit un processus rigoureux comprenant plusieurs phases distinctes, chacune répondant à des objectifs spécifiques :
- Phase préclinique : études en laboratoire et sur des modèles animaux pour évaluer l’efficacité potentielle et la toxicité
- Phase I : première administration à l’homme, généralement chez des volontaires sains, pour évaluer la sécurité, la tolérance et la pharmacocinétique
- Phase II : études chez un nombre limité de patients diabétiques pour déterminer l’efficacité préliminaire et affiner la posologie
- Phase III : études à grande échelle impliquant plusieurs centaines à milliers de patients pour confirmer l’efficacité et surveiller les effets indésirables
- Phase IV : surveillance post-commercialisation pour détecter des effets indésirables rares ou à long terme
Chaque phase est soumise à une réglementation stricte et doit être approuvée par des comités d’éthique et les autorités sanitaires compétentes comme l’Agence Nationale de Sécurité du Médicament (ANSM) en France.
| Phase | Objectif principal | Nombre de participants | Durée moyenne |
|---|---|---|---|
| Phase I | Sécurité et tolérance | 20-100 volontaires | Plusieurs mois |
| Phase II | Efficacité préliminaire et dosage | 100-500 patients | Plusieurs mois à 2 ans |
| Phase III | Confirmation d’efficacité | 500-3000 patients | 1-4 ans |
| Phase IV | Surveillance post-commercialisation | Plusieurs milliers | Années (continu) |
Dernières avancées dans la recherche sur le diabète type 2
Nouvelles approches thérapeutiques
La recherche sur le diabète de type 2 connaît actuellement une véritable révolution, avec plusieurs classes thérapeutiques innovantes qui montrent des résultats prometteurs dans les essais cliniques récents :
Les agonistes du récepteur GLP-1 (Glucagon-Like Peptide-1) ont démontré des bénéfices allant au-delà du contrôle glycémique. Les essais REWIND avec le dulaglutide et SUSTAIN-6 avec le sémaglutide ont mis en évidence une réduction significative des événements cardiovasculaires majeurs. Plus récemment, le tirzépatide, un double agoniste GIP/GLP-1, a montré des résultats impressionnants dans l’étude SURPASS avec une réduction de l’HbA1c pouvant atteindre 2,3% et une perte de poids moyenne de 11,3 kg à la dose la plus élevée.
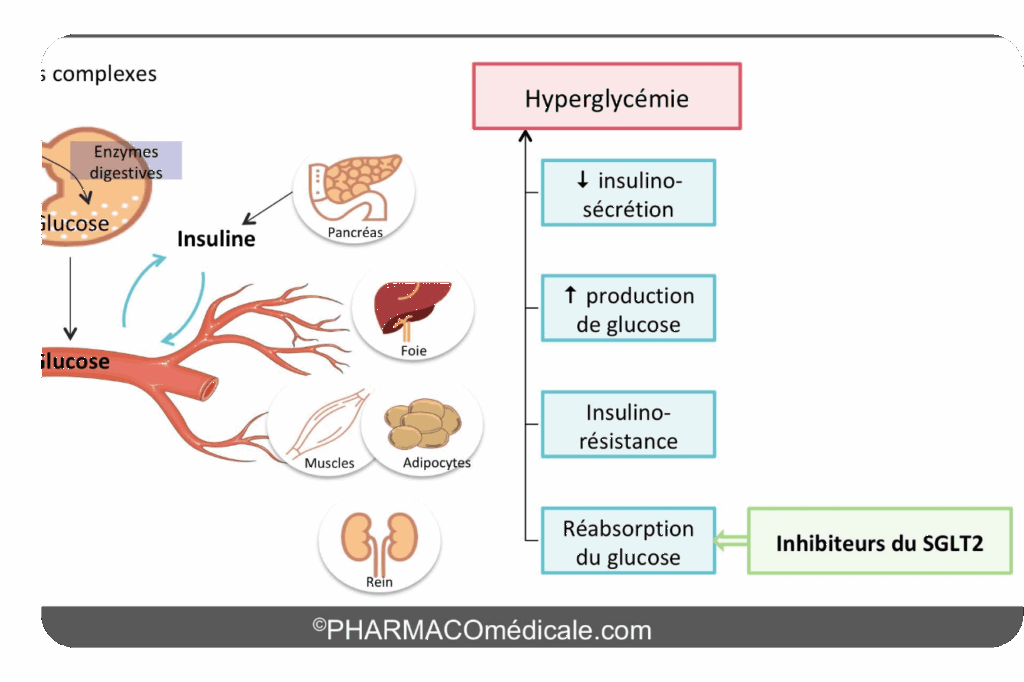
Les inhibiteurs SGLT2 (Sodium-Glucose Co-Transporter 2) représentent une autre avancée majeure. L’étude DAPA-CKD a démontré que la dapagliflozine réduit significativement le risque de détérioration de la fonction rénale chez les patients diabétiques. L’étude EMPEROR-Reduced a quant à elle confirmé les bénéfices de l’empagliflozine dans l’insuffisance cardiaque, même chez les patients non diabétiques, ouvrant la voie à des indications élargies.
Les thérapies cellulaires et géniques représentent l’avenir du traitement du diabète. Des essais préliminaires sur la transplantation de cellules souches différenciées en cellules productrices d’insuline montrent des résultats encourageants. Le projet TIGER (Therapies for Insulin-Generating cells Engineered for Restoration), soutenu par l’INSERM, explore actuellement la reprogrammation de cellules pancréatiques pour restaurer la production d’insuline.
Thérapies combinées prometteuses
Face à la complexité du diabète de type 2, les approches thérapeutiques combinées font l’objet d’une attention croissante dans les essais cliniques récents :
Combinaisons d’antidiabétiques oraux et injectables : l’association d’un agoniste GLP-1 et d’un inhibiteur SGLT2 montre des effets synergiques particulièrement intéressants. L’étude DURATION-8 combinant l’exénatide et la dapagliflozine a révélé une réduction plus importante de l’HbA1c et du poids corporel par rapport à chaque molécule utilisée seule.
Thérapies combinées ciblant l’insulinorésistance et la sécrétion d’insuline : l’étude VERIFY a démontré les bénéfices d’une association précoce de metformine et de vildagliptine, retardant significativement l’échec thérapeutique par rapport à une approche séquentielle traditionnelle.
Approches multi-cibles : la molécule tirzépatide, qui agit simultanément sur les récepteurs du GLP-1 et du GIP, illustre parfaitement cette tendance vers des thérapies ciblant plusieurs mécanismes physiopathologiques. L’étude SURPASS-2 a montré sa supériorité par rapport au sémaglutide, l’un des agonistes GLP-1 les plus efficaces disponibles actuellement.
Ces approches combinées promettent non seulement un meilleur contrôle glycémique, mais également des bénéfices supplémentaires sur le poids, la tension artérielle et la fonction rénale, contribuant potentiellement à une réduction globale du risque cardiovasculaire.
Participer à un essai clinique sur le diabète
Critères d’éligibilité et processus de sélection
La participation à un essai clinique sur le diabète de type 2 est soumise à des critères d’inclusion et d’exclusion spécifiques, définis pour garantir la sécurité des participants et la validité scientifique des résultats. Ces critères varient selon les objectifs de l’étude mais comprennent généralement :
- Critères d’inclusion : diagnostic confirmé de diabète de type 2, âge (souvent entre 18 et 75 ans), niveau d’HbA1c dans une fourchette déterminée (par exemple entre 7% et 10%), stabilité relative du traitement antidiabétique actuel
- Critères d’exclusion : antécédents de réactions allergiques graves aux médicaments, insuffisance rénale ou hépatique sévère, événements cardiovasculaires récents, grossesse ou allaitement, participation simultanée à un autre essai clinique
Le processus de sélection comporte généralement plusieurs étapes :
- Pré-sélection : entretien téléphonique ou questionnaire en ligne pour évaluer l’éligibilité préliminaire
- Visite de sélection : examen médical complet, analyses biologiques, électrocardiogramme
- Période de validation : surveillance des paramètres cliniques et biologiques sur une période définie avant l’inclusion définitive
- Consentement éclairé : information détaillée sur le déroulement de l’étude, ses risques et bénéfices potentiels, signature du formulaire de consentement
Pour trouver un essai clinique, les patients peuvent consulter les registres nationaux (ClinicalTrials.gov, EU Clinical Trials Register) ou s’adresser aux centres hospitalo-universitaires disposant de services spécialisés en diabétologie.
Avantages et risques de la participation
La participation à un essai clinique présente plusieurs avantages potentiels pour les patients atteints de diabète de type 2 :
- Accès précoce à des traitements innovants, parfois plusieurs années avant leur commercialisation
- Suivi médical renforcé avec des examens et consultations plus fréquents qu’en pratique courante
- Contribution à l’avancement des connaissances médicales et à l’amélioration des traitements pour les futurs patients
- Prise en charge financière complète des soins liés à l’essai (médicaments, consultations, examens)
Cependant, cette participation comporte également certains risques et contraintes :
- Effets indésirables potentiels du traitement étudié, parfois inconnus ou mal caractérisés
- Contraintes organisationnelles : visites fréquentes à l’hôpital, respect strict du protocole thérapeutique
- Incertitude sur l’efficacité du traitement reçu, notamment dans les essais randomisés contre placebo
- Possibilité d’interruption prématurée de l’essai si des problèmes de sécurité sont identifiés
Avant de s’engager dans un essai clinique, il est essentiel de s’informer pleinement sur ses modalités et d’en discuter avec son médecin traitant. Pour obtenir un avis spécialisé sur l’opportunité de participer à un essai clinique, vous pouvez trouver un endocrinologue-diabétologue près de chez vous via la plateforme Doctoome.
FAQ sur les essais cliniques pour le diabète type 2
Comment participer à un essai clinique sur le diabète ?
Pour participer à un essai clinique sur le diabète type 2, consultez les registres comme ClinicalTrials.gov ou contactez un service de diabétologie hospitalier. Votre médecin traitant ou diabétologue peut également vous orienter vers des études en cours. Une évaluation médicale déterminera votre éligibilité selon les critères spécifiques de l’étude sélectionnée.
Quels sont les avantages des thérapies combinées pour le diabète ?
Les thérapies combinées offrent une action synergique ciblant différents mécanismes du diabète type 2. Elles permettent souvent un meilleur contrôle glycémique, réduisent les doses individuelles de médicaments (limitant les effets secondaires), et apportent des bénéfices additionnels comme la protection cardiovasculaire ou rénale. Les études montrent qu’elles retardent également la progression de la maladie.
Quels sont les risques liés à la participation aux essais cliniques ?
La participation aux essais comporte des risques comme l’apparition d’effets secondaires imprévus, l’inefficacité potentielle du traitement testé (notamment dans les groupes placebo), et des contraintes organisationnelles (visites fréquentes, examens nombreux). Tous ces risques sont détaillés dans le consentement éclairé que les participants signent après information complète.
Comment les essais cliniques sont-ils réglementés ?
Les essais cliniques sont strictement encadrés par des réglementations nationales et internationales. En France, chaque essai doit être approuvé par un Comité de Protection des Personnes (CPP) et l’ANSM. Les protocoles suivent les Bonnes Pratiques Cliniques (BPC) et la Déclaration d’Helsinki. Une surveillance continue est assurée par des comités indépendants veillant à la sécurité des participants.
Quelle est la durée moyenne d’un essai clinique sur le diabète ?
La durée varie selon la phase et les objectifs de l’étude. Les essais de phase précoce (I-II) durent généralement quelques mois à un an, tandis que les essais de phase III peuvent s’étendre sur 1 à 4 ans. Les études évaluant les effets cardiovasculaires nécessitent souvent un suivi de 3 à 5 ans pour observer des événements significatifs.
Conclusion
Les essais cliniques sur le diabète de type 2 représentent un pilier essentiel dans l’amélioration de la prise en charge de cette pathologie complexe et multifactorielle. Les récentes avancées, notamment dans le domaine des agonistes du GLP-1, des inhibiteurs SGLT2 et des thérapies combinées, ouvrent des perspectives prometteuses pour les patients, avec des bénéfices qui s’étendent au-delà du simple contrôle glycémique.
Ces innovations thérapeutiques, issues directement des essais cliniques, contribuent progressivement à transformer le paradigme de traitement du diabète de type 2. L’approche moderne vise non seulement à normaliser la glycémie mais également à réduire le risque cardiovasculaire, protéger la fonction rénale et améliorer la qualité de vie des patients atteints de cette maladie chronique.
La participation aux essais cliniques constitue une opportunité unique pour les patients d’accéder à des traitements innovants et de contribuer activement à l’avancement des connaissances médicales. Si vous souhaitez en savoir plus sur les options thérapeutiques adaptées à votre situation ou explorer la possibilité de participer à un essai clinique, Doctoome vous aide à localiser des spécialistes du diabète dans votre région.