Innovations technologiques pour le diabète: avancées révolutionnaires
Le diabète touche aujourd’hui plus de 537 millions de personnes dans le monde selon l’Organisation Mondiale de la Santé. Cette maladie chronique, caractérisée par un excès de glucose dans le sang, nécessite un suivi constant et des traitements contraignants. Face à ces défis quotidiens, les innovations technologiques représentent un espoir considérable pour améliorer la qualité de vie des patients.
En parallèle, les essais cliniques sur le diabète se multiplient, ouvrant la voie à des thérapies cellulaires prometteuses et des systèmes entièrement automatisés. Cette révolution technologique redéfinit le quotidien des personnes diabétiques et modifie profondément leur parcours de soins.
Explorons ensemble ces innovations de rupture, leur disponibilité actuelle, et les perspectives qu’elles offrent aux patients diabétiques pour les années à venir.

Le diabète : une maladie en constante évolution
Types de diabète et leurs spécificités
Le diabète se caractérise par une hyperglycémie chronique résultant soit d’un défaut de production d’insuline (hormone pancréatique régulatrice de la glycémie), soit d’une résistance des cellules à son action. Cette maladie se présente sous différentes formes, chacune ayant ses particularités propres.
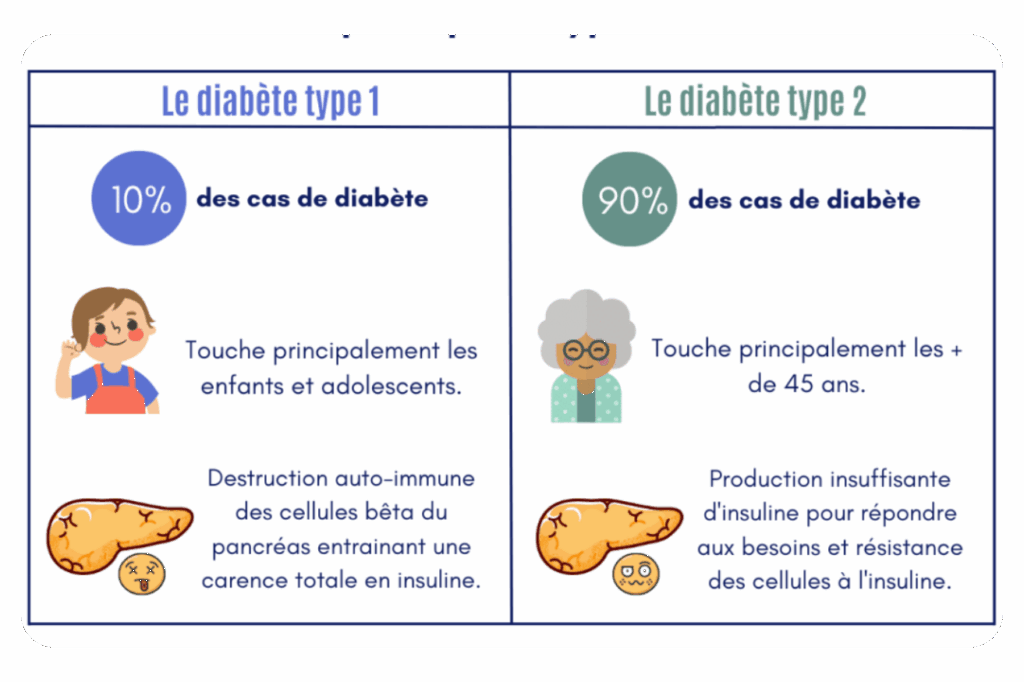
Le diabète de type 1, maladie auto-immune touchant environ 10% des diabétiques, se manifeste généralement avant 30 ans. Il se caractérise par une destruction des cellules pancréatiques productrices d’insuline, nécessitant un apport d’insuline exogène quotidien. La recherche technologique se concentre particulièrement sur cette forme de diabète pour automatiser et sécuriser l’administration d’insuline.
Le diabète de type 2, représentant 90% des cas, résulte principalement d’une résistance à l’insuline, souvent associée à des facteurs comme l’obésité ou la sédentarité. Les innovations pour ce type de diabète visent davantage le suivi glycémique et la prévention des complications.
Le diabète gestationnel, quant à lui, apparaît pendant la grossesse et nécessite un suivi particulier, bénéficiant également des avancées en matière de surveillance continue de la glycémie.
| Type de diabète | Mécanisme principal | Population concernée | Innovations ciblées |
|---|---|---|---|
| Type 1 | Destruction auto-immune des cellules β | ~10% des diabétiques, souvent <30 ans | Pancréas artificiel, pompes à insuline automatisées |
| Type 2 | Résistance à l’insuline | ~90% des diabétiques, souvent >40 ans | Capteurs glycémiques, applications de suivi |
| Gestationnel | Intolérance temporaire au glucose | ~10% des femmes enceintes | Capteurs non-invasifs, suivi à distance |
Complications et impact sur la qualité de vie
Le diabète mal équilibré expose les patients à de nombreuses complications à court et long terme. Les hyperglycémies sévères peuvent entraîner des comas acidocétosiques, tandis que les hypoglycémies peuvent conduire à des malaises, voire des pertes de conscience. À long terme, le diabète peut affecter la rétine (rétinopathie), les reins (néphropathie), les nerfs périphériques (neuropathie) et augmenter considérablement le risque cardiovasculaire.
La gestion quotidienne du diabète représente un fardeau psychologique et pratique important. Les patients doivent surveiller régulièrement leur glycémie, calculer leurs doses d’insuline, adapter leur alimentation et anticiper leurs activités physiques. Cette « charge mentale » permanente affecte significativement leur qualité de vie et peut conduire à une lassitude face aux soins, compromettant l’équilibre glycémique.
Les innovations technologiques répondent directement à ces problématiques en allégeant le poids de l’autogestion et en améliorant la précision des traitements, réduisant ainsi le risque de complications.
Les innovations technologiques révolutionnaires
Le pancréas artificiel : vers une gestion automatisée
Le pancréas artificiel constitue sans doute l’avancée la plus prometteuse dans la prise en charge du diabète de type 1. Ce système en boucle fermée comprend trois composants essentiels qui fonctionnent en synergie : un capteur de glucose continu, une pompe à insuline, et un algorithme décisionnel sophistiqué.
Contrairement aux systèmes traditionnels, le pancréas artificiel prend des décisions automatiques d’administration d’insuline en fonction des données glycémiques en temps réel. Les modèles les plus récents, comme le système Omnipod 5 ou le Medtronic 780G, intègrent des algorithmes prédictifs capables d’anticiper les variations glycémiques et d’ajuster les doses d’insuline de manière proactive.
Les essais cliniques montrent des résultats remarquables avec une augmentation du temps passé dans la cible glycémique (Time In Range) de 70% à plus de 80%, une réduction significative des hypoglycémies nocturnes et une amélioration de l’hémoglobine glyquée (HbA1c). Cette technologie transforme radicalement le quotidien des patients en leur permettant de déléguer une partie de la gestion de leur diabète à un système fiable.
En 2023, plusieurs systèmes de pancréas artificiel ont reçu des approbations réglementaires en Europe et aux États-Unis, marquant leur entrée progressive dans le parcours de soins standard des patients diabétiques de type 1.
Pompes à insuline connectées : précision et confort
Les pompes à insuline connectées représentent une évolution majeure par rapport aux systèmes conventionnels. Ces dispositifs miniaturisés délivrent l’insuline en continu via un cathéter sous-cutané et offrent une flexibilité inédite dans la gestion du diabète.
Les modèles récents comme le t:slim X2 avec technologie Control-IQ ou l’Omnipod DASH se distinguent par leur interface intuitive, leur connectivité smartphone et leur capacité à communiquer avec les capteurs de glucose en continu. Certaines pompes, comme l’Omnipod, sont entièrement sans tubulure (patch pump), renforçant le confort et la discrétion pour les utilisateurs.
L’intelligence artificielle intégrée dans ces dispositifs permet désormais d’ajuster les débits d’insuline basale en fonction des tendances glycémiques, de suggérer des corrections, et même de suspendre automatiquement l’administration d’insuline en cas de risque d’hypoglycémie.
Les études cliniques démontrent que ces pompes connectées améliorent significativement l’équilibre glycémique tout en réduisant la charge mentale liée à la gestion du diabète. La précision des micro-bolus et la personnalisation des algorithmes permettent une administration d’insuline au plus proche des besoins physiologiques.
Capteurs glycémiques nouvelle génération
La mesure continue du glucose (CGM) a considérablement évolué ces dernières années. Les capteurs nouvelle génération comme le Dexcom G7, le FreeStyle Libre 3 ou le Guardian 4 offrent une précision sans précédent avec une marge d’erreur moyenne (MARD) inférieure à 10%.
Ces dispositifs discrets, de la taille d’une pièce de monnaie, se portent sur le bras ou l’abdomen et mesurent la glycémie dans le liquide interstitiel toutes les 1 à 5 minutes. Les données sont transmises en temps réel à un smartphone ou une montre connectée, permettant au patient de visualiser non seulement sa glycémie actuelle mais aussi ses tendances et prévisions.
Les innovations récentes incluent des alertes prédictives d’hypoglycémie, une durée de vie prolongée jusqu’à 14 jours sans calibration, une résistance à l’eau, et des applications compagnon qui analysent les patterns glycémiques pour offrir des recommandations personnalisées.
Pour les patients pédiatriques ou anxieux face aux hypoglycémies, ces capteurs offrent une fonctionnalité de partage des données avec les proches, créant un filet de sécurité rassurant. L’impact psychologique est considérable : les études montrent une réduction de l’anxiété liée au diabète et une amélioration de la qualité du sommeil chez les utilisateurs de ces technologies.
Parcours de soins et accès aux nouvelles technologies
Participation aux essais cliniques : mode d’emploi
Les essais cliniques sur le diabète constituent une opportunité pour les patients d’accéder précocement aux innovations technologiques. En France, plusieurs centres hospitalo-universitaires participent régulièrement à des études internationales sur les nouvelles technologies de gestion du diabète.
Pour participer à un essai clinique, le patient peut d’abord consulter la plateforme nationale des essais cliniques (clinicaltrials.gov ou le répertoire de l’ANSM) qui répertorie les études en cours et leurs critères d’inclusion. Il est également recommandé d’en parler à son diabétologue qui pourra orienter vers les centres investigateurs.
Les essais actuellement en recrutement concernent notamment des systèmes de pancréas bi-hormonal (insuline et glucagon), des implants sous-cutanés de cellules productrices d’insuline, et des applications d’intelligence artificielle prédictive.
Avant de s’engager, il est essentiel de comprendre les bénéfices potentiels mais aussi les contraintes: visites médicales fréquentes, tests supplémentaires, et parfois nécessité de changer temporairement de traitement. Un formulaire de consentement éclairé détaillant tous ces aspects doit être signé avant toute participation.
Remboursement et disponibilité des innovations
L’accès aux innovations technologiques pour le diabète dépend largement de leur statut de remboursement par l’Assurance Maladie, un processus qui peut prendre plusieurs années après l’obtention du marquage CE ou de l’autorisation de mise sur le marché.
En France, la situation évolue favorablement. Depuis 2021, certains capteurs de glucose en continu sont remboursés à 100% pour tous les patients diabétiques de type 1, et depuis 2023, pour certains patients diabétiques de type 2 insulino-traités. Les pompes à insuline sont également prises en charge sous certaines conditions, après prescription par un diabétologue.
Concernant les systèmes de pancréas artificiel, le remboursement reste partiel: les composants (capteur et pompe) sont généralement pris en charge, mais les algorithmes de contrôle ou certains consommables peuvent rester à la charge du patient.
Les disparités régionales d’accès aux technologies demeurent un défi. Certains centres hospitaliers proposent ces innovations plus rapidement que d’autres, créant des inégalités territoriales. Des associations de patients comme la Fédération Française des Diabétiques militent activement pour un accès équitable à ces technologies pour tous les patients qui pourraient en bénéficier.
FAQ : Vos questions sur les innovations diabète
Quelles sont les dernières innovations pour traiter le diabète ?
Les innovations majeures de 2023 incluent les systèmes de pancréas artificiel hybride comme le Medtronic 780G et le Tandem t:slim X2, les capteurs glycémiques sans calibration comme le Dexcom G7 et le Freestyle Libre 3, et les applications d’intelligence artificielle prédictive. Des thérapies cellulaires encapsulées et des insulines hebdomadaires sont également en phase avancée d’essais cliniques.
Comment participer à un essai clinique sur le diabète ?
Pour participer à un essai clinique, consultez d’abord votre diabétologue qui pourra vous orienter vers les études appropriées. Vous pouvez également rechercher les essais en cours sur clinicaltrials.gov ou le site de l’ANSM. Les grands centres hospitaliers universitaires (CHU) sont généralement investigateurs de ces études innovantes sur le diabète.
Quand sera disponible le pancréas artificiel ?
Plusieurs versions du pancréas artificiel hybride sont déjà disponibles en France, comme le Medtronic 780G et le système Control-IQ sur pompe Tandem. Le pancréas entièrement automatisé (boucle fermée complète) est en phase finale d’essais cliniques et pourrait obtenir des autorisations réglementaires en Europe d’ici 2024-2025.
Quelle est l’efficacité des pompes à insuline connectées ?
Les études montrent que les pompes connectées améliorent l’HbA1c de 0,5% à 1% en moyenne et augmentent le temps passé dans la cible glycémique (70-180 mg/dl) de 10 à 15%. Elles réduisent également les hypoglycémies sévères de 40 à 60% par rapport aux injections multiples, tout en améliorant significativement la qualité de vie des patients diabétiques.
Les capteurs glycémiques sont-ils remboursés ?
En France, les capteurs de glucose en continu (CGM) sont remboursés à 100% pour tous les patients diabétiques de type 1 depuis 2021. Depuis 2023, certains patients diabétiques de type 2 sous schéma insulinique intensif peuvent également y prétendre. La prescription initiale doit être faite par un diabétologue ou un pédiatre spécialisé en diabétologie.
Conclusion
Les innovations technologiques pour le diabète connaissent une accélération sans précédent en 2023, transformant profondément la prise en charge de cette maladie chronique. Le développement des systèmes en boucle fermée, des capteurs toujours plus précis et des applications d’intelligence artificielle marque un changement de paradigme dans la gestion quotidienne du diabète.
Ces avancées réduisent considérablement la charge mentale des patients en automatisant des décisions thérapeutiques complexes et en fournissant des données précieuses pour ajuster les traitements. L’amélioration du temps passé dans la cible glycémique qui en résulte pourrait significativement réduire l’incidence des complications à long terme.
Bien que des défis persistent concernant l’accessibilité financière et géographique à ces technologies, la tendance est à l’élargissement progressif de leur prise en charge par les systèmes de santé, reconnaissant leur impact positif sur les résultats cliniques et la qualité de vie.
L’avenir proche promet des avancées encore plus révolutionnaires, avec des systèmes entièrement automatisés et des thérapies régénératives qui pourraient un jour offrir une solution définitive au diabète. En attendant, ces innovations contribuent déjà à alléger le fardeau quotidien des millions de personnes vivant avec cette maladie chronique.