
Maladies de peau : Guide complet des affections cutanées courantes
Les maladies de peau, ou affections dermatologiques, touchent l’organe le plus étendu du corps humain : la peau. Cet organe complexe joue un rôle essentiel en nous protégeant contre les agressions extérieures, en régulant notre température corporelle et en nous permettant de ressentir notre environnement. Lorsque la peau est affectée par une pathologie, c’est tout notre équilibre qui peut être perturbé.
On estime qu’environ une personne sur trois souffre d’une affection cutanée à un moment donné de sa vie. Ces maladies peuvent avoir diverses origines : génétiques, inflammatoires, infectieuses, auto-immunes ou encore environnementales. Leur impact va bien au-delà du simple inconfort physique, affectant souvent la qualité de vie et la santé mentale des personnes touchées.
Dans ce guide complet, nous explorerons les principales affections cutanées, leurs symptômes caractéristiques et les différentes options de traitements disponibles. De l’eczéma au psoriasis en passant par l’acné, nous aborderons les maladies de peau les plus répandues pour vous aider à mieux les comprendre et à savoir quand une consultation médicale s’impose.

Les maladies de peau les plus fréquentes
Les affections cutanées se manifestent sous diverses formes et peuvent toucher n’importe quelle partie du corps. Certaines sont particulièrement courantes dans la population générale. Voici un panorama des principales maladies de peau que l’on rencontre régulièrement en consultation dermatologique.
Affections inflammatoires
Les maladies inflammatoires de la peau représentent un groupe important d’affections dermatologiques caractérisées par une réaction inflammatoire chronique ou aiguë des tissus cutanés.
Dermatite et eczéma : La dermatite atopique, communément appelée eczéma, touche environ 15 à 20% des enfants et 2 à 5% des adultes en France selon l’INSERM. Cette affection chronique évolue par poussées et se caractérise par une peau sèche, des démangeaisons intenses et des plaques rouges, parfois suintantes. Les zones typiquement touchées chez l’adulte sont les plis des coudes, l’arrière des genoux, le cou et le visage. L’origine de cette maladie est multifactorielle : prédisposition génétique, dysfonctionnement de la barrière cutanée et réaction immunitaire anormale.
Psoriasis : Cette maladie auto-immune chronique affecte environ 2 à 3% de la population mondiale. Le psoriasis se manifeste par des plaques rouges bien délimitées, recouvertes de squames blanches épaisses, principalement sur les coudes, les genoux, le cuir chevelu et le bas du dos. Le renouvellement cellulaire accéléré (environ 4 jours au lieu de 28 jours normalement) est à l’origine de l’accumulation de cellules mortes formant ces plaques caractéristiques. Bien que non contagieux, le psoriasis peut avoir un impact significatif sur la qualité de vie des patients.

Troubles des glandes sébacées
Les glandes sébacées, présentes sur presque toute la surface de la peau, produisent le sébum qui protège et lubrifie naturellement la peau. Leur dysfonctionnement est à l’origine de plusieurs affections courantes.
Acné : Touchant plus de 80% des adolescents et pouvant persister à l’âge adulte, l’acné est l’une des maladies de peau les plus répandues. Elle résulte d’une obstruction des follicules pilo-sébacés suite à une production excessive de sébum et à une hyperkératinisation. Les lésions d’acné comprennent les comédons (points noirs et points blancs), les papules, les pustules et parfois des nodules plus profonds. Le visage, le dos et la poitrine sont les zones les plus fréquemment atteintes. Les facteurs hormonaux jouent un rôle prépondérant dans l’apparition et l’évolution de l’acné.
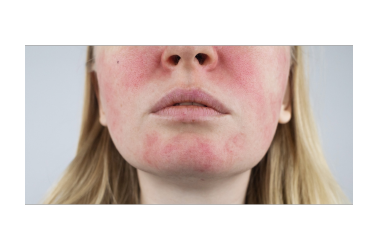
Rosacée : Cette affection chronique touche principalement les adultes entre 30 et 50 ans, avec une prévalence plus élevée chez les femmes à peau claire. Elle se manifeste par des rougeurs persistantes au niveau du visage (joues, nez, menton, front), une sensibilité cutanée accrue, des télangiectasies (petits vaisseaux sanguins visibles) et parfois des papules et pustules inflammatoires. Dans les cas avancés, une hypertrophie du nez (rhinophyma) peut apparaître. Les facteurs déclenchants incluent l’exposition au soleil, les changements de température, l’alcool, les aliments épicés et le stress.
Symptômes et manifestations cutanées
Les maladies de peau se traduisent par une grande variété de manifestations cliniques. Savoir reconnaître ces signes est essentiel pour identifier rapidement le problème et consulter si nécessaire.
Signes visuels
Rougeurs (érythème) : Il s’agit d’une coloration rouge de la peau due à une dilatation des vaisseaux sanguins cutanés. Les rougeurs peuvent être localisées ou diffuses, temporaires ou persistantes. On les retrouve dans de nombreuses affections comme l’eczéma, la rosacée, le psoriasis ou encore les réactions allergiques. L’intensité de la rougeur peut varier selon la gravité de l’inflammation sous-jacente.
Plaques et lésions : Les plaques sont des lésions surélevées bien délimitées de plus d’un centimètre de diamètre. Dans le psoriasis, elles apparaissent rouges et squameuses, tandis que dans l’eczéma, elles peuvent être plus diffuses avec des contours moins nets. D’autres types de lésions incluent les papules (petites élévations solides de la peau), les pustules (contenant du pus), les vésicules (remplies de liquide clair) et les nodules (lésions profondes et dures).
Démangeaisons (prurit) : Ce symptôme très fréquent peut être invalidant et affecter considérablement la qualité de vie. Particulièrement intense dans la dermatite atopique, les démangeaisons peuvent perturber le sommeil et conduire à des lésions de grattage qui aggravent l’état de la peau. Le prurit peut être localisé à la zone de la lésion ou généralisé à l’ensemble du corps.
Desquamation et squames : La desquamation correspond à une perte des cellules superficielles de l’épiderme. Elle peut être fine comme dans certains cas d’eczéma ou plus épaisse comme dans le psoriasis où les squames blanches-argentées sont caractéristiques. Ce phénomène témoigne souvent d’un renouvellement cellulaire accéléré ou perturbé.

Symptômes associés
Douleur et sensations de brûlure : Certaines affections cutanées s’accompagnent de douleurs ou de sensations de brûlure. C’est notamment le cas du zona (dû au virus varicelle-zona), de certaines formes d’eczéma ou encore de la rosacée. Ces symptômes peuvent être constants ou intermittents, exacerbés par certains facteurs comme le contact avec l’eau, la transpiration ou les variations de température.
Inconfort et limitations fonctionnelles : Lorsque les lésions touchent les articulations, les mains ou les pieds, elles peuvent entraîner une gêne fonctionnelle importante. Le psoriasis palmo-plantaire, par exemple, peut rendre la marche ou la préhension difficiles. De même, les lésions du visage, du cuir chevelu ou des zones génitales peuvent causer un inconfort significatif au quotidien.
Impact psychologique : L’impact des maladies de peau sur la santé mentale est considérable et souvent sous-estimé. Selon une étude publiée par l’OMS, plus de 30% des patients souffrant d’affections dermatologiques visibles présentent des symptômes dépressifs ou anxieux. La visibilité des lésions, particulièrement lorsqu’elles touchent le visage ou les mains, peut entraîner une baisse de l’estime de soi, une anxiété sociale et une altération de la qualité de vie. Ces aspects psychologiques font partie intégrante de la maladie et méritent une prise en charge spécifique.
Parcours de soins et solutions
Face aux maladies de peau, plusieurs options thérapeutiques existent, allant des traitements médicamenteux aux approches plus naturelles. Un parcours de soins adapté permet souvent d’obtenir une amélioration significative des symptômes et de la qualité de vie.
Traitements médicaux
Médicaments topiques : Appliqués directement sur la peau, ces traitements constituent souvent la première ligne thérapeutique. Pour l’eczéma et d’autres affections inflammatoires, les dermocorticoïdes de différentes puissances sont fréquemment prescrits. Leur action anti-inflammatoire permet de réduire les rougeurs, les démangeaisons et l’inflammation. Les inhibiteurs de la calcineurine topiques (tacrolimus, pimécrolimus) représentent une alternative non-stéroïdienne notamment pour les zones sensibles comme le visage.
Dans le cas de l’acné, les traitements topiques incluent le peroxyde de benzoyle (action antibactérienne), les rétinoïdes (dérivés de la vitamine A qui normalisent la desquamation des cellules), et les antibiotiques locaux comme la clindamycine. Pour le psoriasis, des préparations à base d’analogues de la vitamine D, d’acide salicylique ou de goudron sont couramment utilisées.
Médicaments systémiques : Administrés par voie orale ou injectable, ces traitements sont réservés aux formes modérées à sévères ne répondant pas suffisamment aux traitements locaux. Pour le psoriasis sévère, le méthotrexate, la ciclosporine ou les biothérapies (inhibiteurs du TNF-α, anti-IL-17, anti-IL-23) peuvent être prescrits. Ces dernières ciblent spécifiquement les mécanismes immunitaires impliqués dans la maladie.
L’acné sévère peut nécessiter un traitement par isotrétinoïne orale, hautement efficace mais nécessitant un suivi médical strict en raison de ses effets secondaires potentiels. Pour l’eczéma sévère, des immunosuppresseurs oraux ou des biothérapies comme le dupilumab peuvent être indiqués.
Photothérapie : Ce traitement utilise les rayonnements ultraviolets (UVA ou UVB) pour leurs propriétés anti-inflammatoires et immunomodulatrices. Particulièrement efficace dans le psoriasis, le vitiligo et certains eczémas, la photothérapie nécessite plusieurs séances hebdomadaires en milieu hospitalier ou en cabinet spécialisé. Les protocoles sont personnalisés selon le type et la sévérité de l’affection.
Approches naturelles
Soins dermocosmétiques adaptés : Une routine de soins appropriée est fondamentale dans la gestion des maladies de peau. Pour les peaux atopiques ou sèches, l’utilisation quotidienne d’émollients riches aide à restaurer la barrière cutanée et à espacer les poussées. Ces produits sans parfum, hypoallergéniques et à pH physiologique hydratent en profondeur et réduisent les démangeaisons.
Pour l’acné, des nettoyants doux non comédogènes et des hydratants légers sont recommandés. Les personnes souffrant de rosacée bénéficieront de produits spécifiques apaisant les rougeurs et renforçant les vaisseaux sanguins fragiles.
Remèdes naturels et compléments : Certaines approches naturelles peuvent compléter les traitements conventionnels. L’huile d’onagre ou de bourrache, riches en acides gras essentiels, peuvent aider à améliorer l’hydratation cutanée dans les cas d’eczéma. L’aloe vera possède des propriétés apaisantes utiles pour les peaux irritées ou après un coup de soleil.
La supplémentation en probiotiques pourrait avoir un effet bénéfique sur certaines affections cutanées en modulant la réponse immunitaire, bien que les recherches soient encore en cours. Les infusions de plantes comme la bardane ou la pensée sauvage sont traditionnellement utilisées pour leurs propriétés dépuratives dans les problèmes cutanés.
Modifications du mode de vie : Plusieurs facteurs liés au style de vie influencent l’état de la peau. La gestion du stress, par exemple, est cruciale car il peut déclencher ou aggraver de nombreuses affections cutanées. Des techniques comme la méditation, la respiration profonde ou le yoga peuvent aider à le réduire.
L’alimentation joue également un rôle important : certains patients observent une amélioration en limitant les aliments pro-inflammatoires (sucres raffinés, acides gras saturés) et en privilégiant les antioxydants, les acides gras oméga-3 et les aliments riches en zinc. Une bonne hydratation contribue aussi à maintenir l’élasticité et l’hydratation de la peau.
Pour trouver un dermatologue spécialiste des affections cutanées près de chez vous, consultez www.doctoome.com.
FAQ sur les maladies de peau
Comment traiter naturellement les problèmes de peau ?
Pour soulager naturellement les problèmes de peau, privilégiez une hydratation quotidienne avec des émollients naturels, évitez les irritants (parfums, savons agressifs), adoptez une alimentation anti-inflammatoire riche en oméga-3 et antioxydants. L’aloe vera, l’huile de coco et l’avoine colloïdale peuvent apaiser les irritations. Ces approches doivent compléter et non remplacer les traitements médicaux prescrits.
Quand consulter un dermatologue ?
Consultez un dermatologue si vous observez une lésion qui change d’aspect, saigne ou ne guérit pas, des démangeaisons persistantes, une éruption douloureuse ou étendue, une acné résistante aux traitements courants, ou tout symptôme cutané qui altère votre qualité de vie. Les personnes à risque (antécédents de mélanome, immunodépression) devraient bénéficier d’un suivi dermatologique régulier, même sans symptômes particuliers.
Les maladies de peau sont-elles contagieuses ?
La plupart des maladies de peau courantes (psoriasis, eczéma, rosacée, acné) ne sont pas contagieuses. En revanche, certaines affections cutanées comme l’impétigo, la gale, les mycoses ou les verrues sont transmissibles par contact direct ou indirect. Les infections virales comme l’herpès ou le molluscum contagiosum peuvent également se transmettre d’une personne à l’autre, nécessitant des précautions spécifiques pendant les phases actives.
Peut-on prévenir les affections cutanées ?
Certaines affections cutanées peuvent être prévenues ou leurs poussées espacées par des mesures préventives : protection solaire quotidienne, hydratation régulière adaptée à son type de peau, douches courtes à température modérée, limitation des produits irritants, gestion du stress et sommeil suffisant. Pour les peaux prédisposées à l’eczéma, l’application préventive d’émollients peut renforcer la barrière cutanée et réduire les risques de poussées.
Quel est le lien entre alimentation et santé de la peau ?
L’alimentation influence la santé cutanée de plusieurs façons. Les aliments riches en antioxydants (fruits, légumes colorés) protègent contre les dommages oxydatifs. Les oméga-3 (poissons gras, graines de lin) ont des effets anti-inflammatoires bénéfiques. Certaines personnes constatent une aggravation de l’acné avec la consommation de produits laitiers ou d’aliments à index glycémique élevé. Une alimentation équilibrée contribue à maintenir l’intégrité et l’apparence de la peau.
Conclusion
Les maladies de peau représentent un ensemble vaste et varié d’affections qui peuvent significativement impacter la qualité de vie des personnes touchées. De l’eczéma au psoriasis, en passant par l’acné et la rosacée, ces pathologies nécessitent une prise en charge adaptée et souvent personnalisée.
L’évolution des connaissances médicales et des traitements disponibles offre aujourd’hui des perspectives encourageantes pour les patients. Au-delà des traitements médicamenteux conventionnels, l’approche globale intégrant soins dermocosmétiques, habitudes de vie et bien-être psychologique s’avère particulièrement pertinente dans la gestion des affections cutanées chroniques.
Il est essentiel de rappeler qu’un diagnostic précoce et une prise en charge adaptée permettent souvent de contrôler efficacement les symptômes et d’améliorer considérablement la qualité de vie. Face à tout problème de peau persistant ou préoccupant, la consultation d’un professionnel de santé reste indispensable pour établir un diagnostic précis et proposer le traitement le plus approprié.
Pour localiser un dermatologue ou un médecin spécialiste des affections cutanées près de chez vous, n’hésitez pas à utiliser la plateforme Doctoome, qui vous aide à trouver le professionnel de santé correspondant à vos besoins.





