Dermatoses infectieuses : Causes, symptômes et traitements efficaces
Les dermatoses infectieuses représentent un ensemble de pathologies cutanées causées par différents agents infectieux comme les bactéries, les virus, les champignons et les parasites. Ces affections touchent la peau, les muqueuses, les phanères (ongles et cheveux) et sont particulièrement fréquentes, avec une prévalence estimée entre 20 et 25% des consultations en dermatologie selon la Société Française de Dermatologie.
Ces infections cutanées peuvent affecter significativement la qualité de vie des patients en provoquant démangeaisons, douleurs, lésions inesthétiques et parfois complications systémiques. L’impact psychosocial est souvent considérable, notamment lorsque les lésions sont visibles ou persistantes.
Un diagnostic précoce et précis est essentiel pour mettre en place un traitement adapté et éviter la propagation ou l’aggravation de l’infection. La reconnaissance des signes cliniques caractéristiques permet d’orienter rapidement vers une prise en charge appropriée, limitant ainsi les risques de complications et de récidives.
Dans cet article, nous explorerons les différents types de dermatoses infectieuses, leurs manifestations cliniques, les méthodes diagnostiques et les options thérapeutiques disponibles, ainsi que les mesures préventives recommandées par les autorités sanitaires.

Types de dermatoses infectieuses
Les dermatoses infectieuses se divisent en quatre grandes catégories selon l’agent pathogène responsable. Chaque type présente des caractéristiques cliniques et épidémiologiques spécifiques qui orientent le diagnostic et la prise en charge.
Infections bactériennes
Les infections cutanées bactériennes sont fréquentes et principalement causées par des staphylocoques ou des streptocoques. L’impétigo, infection superficielle très contagieuse, se manifeste par des vésicules qui évoluent en croûtes jaunâtres, touchant surtout les enfants. Le furoncle, quant à lui, résulte d’une infection profonde du follicule pilo-sébacé, formant une lésion inflammatoire douloureuse. L’érysipèle, infection aiguë du derme et de l’hypoderme, se caractérise par une plaque rouge, chaude et douloureuse, souvent accompagnée de fièvre.
Infections virales
Parmi les dermatoses virales, l’herpès (HSV-1 et HSV-2) provoque des vésicules groupées douloureuses, tandis que le zona, causé par la réactivation du virus varicelle-zona (VZV), génère une éruption vésiculeuse unilatérale suivant un dermatome. Les verrues, dues aux papillomavirus humains (HPV), se présentent comme des excroissances cutanées localisées, et le molluscum contagiosum forme de petites papules ombiliquées, particulièrement fréquentes chez les enfants.
Infections fongiques (mycoses cutanées)
Les mycoses cutanées sont causées par des dermatophytes, des levures ou des moisissures. Les dermatophytoses (teigne, pied d’athlète) touchent la peau, les cheveux ou les ongles, avec des lésions squameuses à bordure active. La candidose cutanée, due au Candida albicans, affecte principalement les plis cutanés avec érythème, macération et pustules satellites. La pityriasis versicolor, causée par Malassezia furfur, se traduit par des taches hypo ou hyperpigmentées sur le tronc et les épaules.
Infections parasitaires
La gale, causée par l’acarien Sarcoptes scabiei, provoque des démangeaisons intenses nocturnes et des lésions typiques comme les sillons et les vésicules. La pédiculose (poux de tête, de corps ou du pubis) entraîne des démangeaisons localisées et la présence visible de parasites ou de lentes. La leishmaniose cutanée forme des ulcérations chroniques, tandis que la myiase résulte de l’infestation par des larves de mouches.
Le tableau ci-dessous résume les principales caractéristiques des différents types de dermatoses infectieuses :
- Infections bactériennes : Lésions purulentes ou croûteuses, évolution rapide, traitement par antibiotiques
- Infections virales : Vésicules groupées, récidives possibles, traitement antiviral ou symptomatique
- Infections fongiques : Lésions squameuses à bordure active, démangeaisons, traitement antifongique
- Infections parasitaires : Prurit intense, lésions spécifiques, traitement antiparasitaire et décontamination de l’environnement
Symptômes et manifestations cutanées
Signes communs des dermatoses infectieuses
Malgré leur diversité étiologique, les dermatoses infectieuses partagent certains signes cliniques qui peuvent orienter vers une origine infectieuse. L’inflammation constitue un signe cardinal, se manifestant par un érythème (rougeur), un œdème (gonflement), une sensation de chaleur et parfois une douleur localisée. Le prurit (démangeaison) est également très fréquent, particulièrement intense dans les infections parasitaires comme la gale.
Les lésions élémentaires varient selon l’agent pathogène mais peuvent inclure des vésicules, pustules, papules, squames, croûtes ou ulcérations. La distribution topographique des lésions est souvent évocatrice : les plis pour les candidoses, le cuir chevelu pour les teignes, ou une disposition métamérique pour le zona.
L’évolution temporelle des lésions constitue un élément diagnostique important : une apparition brutale suggère plutôt une infection bactérienne ou virale aiguë, tandis qu’une progression lente et chronique oriente davantage vers une mycose ou certaines infections parasitaires.
Spécificités selon le type d’infection
Les infections bactériennes se caractérisent généralement par des lésions purulentes ou exsudatives, souvent douloureuses, avec possibilité de fièvre et d’adénopathies régionales. L’impétigo présente des vésicules qui se rompent rapidement pour former des croûtes mélicériques (jaunâtres), tandis que la folliculite montre des pustules centrées sur le follicule pileux.
Les dermatoses virales présentent souvent des vésicules groupées sur une base érythémateuse. L’herpès labial ou génital provoque des douleurs à type de brûlure précédant l’éruption, tandis que le zona suit un trajet nerveux unilatéral avec des douleurs neuropathiques parfois persistantes. Les verrues se manifestent par des papules kératosiques bien délimitées.
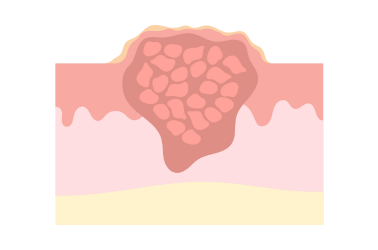
Les mycoses cutanées se distinguent par des lésions squameuses, prurigineuses, à bordure active et extension centrifuge. L’onychomycose entraîne un épaississement, une décoloration et une friabilité de l’ongle, tandis que le pied d’athlète provoque macération et fissures interdigitales.
Les infestations parasitaires comme la gale présentent un prurit à recrudescence nocturne et des lésions pathognomoniques comme les sillons scabieux, tandis que les pédiculoses se manifestent par des démangeaisons localisées et la présence visible de parasites ou de lentes.
Quels sont les symptômes des dermatoses infectieuses ?
Les symptômes les plus courants des dermatoses infectieuses incluent l’érythème (rougeur), le prurit (démangeaisons), les lésions cutanées spécifiques (vésicules, pustules, croûtes), une sensation de brûlure ou de douleur, et parfois des signes généraux comme la fièvre. La présentation clinique varie considérablement selon l’agent infectieux en cause, mais ces manifestations constituent des signes d’alerte devant conduire à une consultation médicale, particulièrement en cas d’extension des lésions ou de signes généraux associés.
Diagnostic et parcours de soins
Méthodes de diagnostic
Le diagnostic des dermatoses infectieuses repose d’abord sur un examen clinique minutieux. Le médecin analyse la morphologie des lésions, leur distribution, l’évolution temporelle et les symptômes associés. L’interrogatoire recherche également des facteurs favorisants comme une immunodépression, des contacts infectieux ou des voyages récents.
Des examens complémentaires peuvent être nécessaires pour confirmer l’étiologie. Le prélèvement mycologique avec examen direct et culture reste l’examen de référence pour les mycoses cutanées. Pour les infections bactériennes, un prélèvement bactériologique avec antibiogramme guide le choix antibiotique. La PCR (Polymerase Chain Reaction) permet d’identifier rapidement certains virus comme l’herpès ou le VZV.
D’autres techniques diagnostiques incluent l’examen en lumière de Wood (fluorescence caractéristique de certaines dermatophytoses), la dermoscopie (visualisation de structures spécifiques comme les acariens de la gale), et parfois la biopsie cutanée dans les cas complexes ou atypiques.
Quand consulter un dermatologue ?
Une consultation médicale est recommandée dans plusieurs situations :
- Lésions cutanées persistant plus de deux semaines malgré un traitement symptomatique
- Extension rapide des lésions ou atteinte de zones multiples
- Présence de signes généraux comme fièvre, malaise ou adénopathies
- Immunodépression sous-jacente (diabète, traitement immunosuppresseur, VIH)
- Récidives fréquentes d’une même dermatose
- Échec des traitements de première intention
Les dermatoses infectieuses peuvent être prises en charge par le médecin généraliste pour les formes simples et localisées. Le dermatologue intervient pour les cas complexes, extensifs ou résistants aux traitements initiaux. En cas d’infection sévère ou de complications systémiques, une hospitalisation peut être nécessaire.
Pour trouver un dermatologue près de chez vous, consultez www.doctoome.com.
Traitements disponibles
Les traitements des dermatoses infectieuses sont spécifiques à l’agent pathogène identifié :
Traitements topiques : Souvent utilisés en première intention pour les infections localisées, ils comprennent les antibiotiques (mupirocine, acide fusidique), les antifongiques (imidazolés, allylamines), les antiviraux (aciclovir) et les antiparasitaires (perméthrine, benzoate de benzyle). Ces préparations existent sous diverses formes : crèmes, pommades, lotions ou poudres.
Traitements systémiques : Indiqués dans les formes étendues, sévères ou résistantes aux traitements locaux. Les antibiotiques oraux (amoxicilline-acide clavulanique, macrolides) traitent les infections bactériennes profondes ou extensives. Les antifongiques systémiques (fluconazole, terbinafine) sont réservés aux mycoses étendues ou aux onychomycoses. Les antiviraux oraux (valaciclovir, famciclovir) sont utilisés pour l’herpès étendu ou le zona.
Traitements adjuvants : Ils incluent les antiseptiques locaux, les corticoïdes topiques à faible puissance (pour l’inflammation), les antihistaminiques (pour le prurit) et parfois les antalgiques (pour les douleurs du zona notamment).
La durée du traitement varie considérablement selon la pathologie : quelques jours pour un impétigo simple, plusieurs semaines pour une onychomycose ou un traitement antiparasitaire avec décontamination environnementale pour la gale.
Prévention et gestion des dermatoses infectieuses
Mesures d’hygiène et précautions
La prévention des dermatoses infectieuses repose sur plusieurs piliers fondamentaux. L’hygiène cutanée quotidienne avec un savon doux et un séchage soigneux, particulièrement dans les plis, limite la prolifération microbienne. L’hydratation régulière de la peau maintient l’intégrité de la barrière cutanée, première défense contre les infections.
Pour les activités à risque, des précautions spécifiques s’imposent : porter des sandales dans les douches publiques et piscines pour éviter les mycoses plantaires, utiliser des serviettes personnelles pour prévenir les contaminations croisées, et éviter le partage d’objets de toilette personnels (rasoirs, brosses).
Les personnes présentant des facteurs de risque (diabète, obésité, immunodépression) doivent redoubler de vigilance et consulter rapidement en cas de lésion cutanée suspecte. La surveillance régulière des pieds chez les diabétiques et l’utilisation de chaussures adaptées permettent de prévenir les complications infectieuses potentiellement graves.
Conseils pour éviter la propagation
En cas d’infection cutanée contagieuse, plusieurs mesures limitent la transmission :
- Couvrir les lésions infectieuses par un pansement propre pour éviter la contamination par contact direct
- Éviter les contacts physiques étroits et le partage d’objets personnels pendant la phase contagieuse
- Laver séparément le linge et les serviettes à haute température (60°C minimum)
- Nettoyer et désinfecter régulièrement les surfaces potentiellement contaminées
- Respecter scrupuleusement les mesures d’éviction scolaire ou professionnelle recommandées selon la pathologie
Pour les infections parasitaires comme la gale ou les pédiculoses, un traitement simultané de tous les membres du foyer est souvent nécessaire, même en l’absence de symptômes, pour éviter les recontaminations.
Suivi et prévention des récidives
La prévention des récidives constitue un aspect important de la prise en charge des dermatoses infectieuses chroniques ou récurrentes. Pour les mycoses comme le pied d’athlète, l’application régulière de poudres antifongiques après la douche et le port de chaussettes en fibres naturelles réduisent les risques de réinfection.
Dans le cas de l’herpès récurrent, l’identification et l’évitement des facteurs déclenchants (stress, exposition solaire, fatigue) limitent les poussées. Un traitement antiviral prophylactique peut être proposé en cas de récidives fréquentes et invalidantes.
Le suivi médical régulier est recommandé pour les dermatoses infectieuses chroniques ou récidivantes afin d’adapter les stratégies préventives et thérapeutiques. Doctoome vous aide à localiser des spécialistes en dermatologie dans votre région pour assurer ce suivi.
Comment traiter une infection cutanée ?
Le traitement d’une infection cutanée doit être adapté à l’agent pathogène responsable et à la sévérité des symptômes. Il commence généralement par une bonne hygiène locale avec un nettoyage doux des lésions à l’eau et au savon, suivi de l’application d’un traitement spécifique prescrit par un médecin (antibiotique, antifongique, antiviral ou antiparasitaire). L’observance thérapeutique est essentielle, tant sur la durée que sur le mode d’application. Les formes étendues, sévères ou résistantes nécessitent souvent un traitement oral complémentaire et un suivi médical rapproché.
FAQ
Les dermatoses infectieuses sont-elles toujours contagieuses ?
Non, toutes les dermatoses infectieuses ne sont pas contagieuses au même degré. Certaines, comme l’impétigo, la gale ou les pédiculoses, sont hautement contagieuses par contact direct ou indirect. D’autres, comme certaines mycoses ou les folliculites bactériennes, présentent un risque de contagion limité. Le zona est contagieux uniquement pour les personnes n’ayant jamais eu la varicelle et non immunisées.
Puis-je traiter une dermatose infectieuse avec des remèdes naturels ?
Les remèdes naturels ne remplacent pas les traitements médicaux spécifiques pour les dermatoses infectieuses. Certains produits comme le tea tree (antibactérien et antifongique léger) peuvent compléter un traitement médical, mais ne constituent pas une alternative efficace pour éradiquer l’infection. Consultez un médecin avant d’utiliser ces alternatives pour éviter tout retard de traitement.
Comment distinguer une allergie cutanée d’une dermatose infectieuse ?
La distinction entre allergie et infection n’est pas toujours évidente, mais certains signes orientent : les infections présentent souvent des lésions évoluant progressivement avec bordure active ou pustules, parfois accompagnées de fièvre. Les allergies débutent généralement après exposition à un allergène, provoquent des lésions qui apparaissent simultanément et sont symétriques. Un examen médical reste nécessaire pour un diagnostic précis.
Les antibiotiques sont-ils toujours nécessaires pour traiter les infections cutanées ?
Non, les antibiotiques ne sont pas systématiquement requis. Ils sont indiqués uniquement pour les infections bactériennes confirmées ou fortement suspectées. Les infections virales, fongiques ou parasitaires nécessitent des traitements spécifiques différents (antiviraux, antifongiques, antiparasitaires). Une utilisation inappropriée d’antibiotiques contribue au développement de résistances bactériennes.
Combien de temps reste-t-on contagieux après le début d’un traitement ?
La période de contagiosité varie selon la pathologie et le traitement. Pour l’impétigo, la contagiosité diminue significativement après 48 heures d’antibiothérapie efficace. Pour la gale, on considère que le patient n’est plus contagieux après un traitement complet et 48 heures d’évolution. Pour l’herpès, la contagiosité persiste jusqu’à la cicatrisation complète des lésions vésiculeuses.
Conclusion
Les dermatoses infectieuses représentent un large spectre de pathologies cutanées dont la prise en charge repose sur l’identification précise de l’agent pathogène et la mise en œuvre d’un traitement adapté. Leur impact sur la qualité de vie peut être considérable, tant sur le plan physique que psychosocial, d’où l’importance d’un diagnostic et d’une prise en charge précoces.
La reconnaissance des signes cliniques caractéristiques permet d’orienter efficacement le diagnostic, mais des examens complémentaires sont souvent nécessaires pour confirmer l’étiologie exacte et guider le traitement. L’approche thérapeutique doit être personnalisée selon la nature de l’infection, son étendue, sa localisation et le terrain du patient.
Au-delà du traitement curatif, les mesures préventives et l’éducation du patient jouent un rôle central dans la gestion à long terme des dermatoses infectieuses, particulièrement pour éviter les récidives et les complications. Une hygiène rigoureuse, l’identification des facteurs favorisants et leur correction contribuent significativement au succès thérapeutique.
Pour bénéficier d’une prise en charge adaptée de toute affection cutanée suspecte, n’hésitez pas à consulter un professionnel de santé. Trouvez un dermatologue près de chez vous grâce à Doctoome.