Vaginose bactérienne : Causes, Symptômes et Traitements efficaces
La vaginose bactérienne représente l’infection vaginale la plus fréquente chez les femmes en âge de procréer. Cette affection touche près d’une femme sur trois au cours de sa vie, bien qu’elle reste souvent méconnue ou confondue avec d’autres infections gynécologiques. Contrairement aux idées reçues, il ne s’agit pas d’une infection sexuellement transmissible mais d’un déséquilibre de l’écosystème vaginal.
Cette pathologie se caractérise par une prolifération excessive de certaines bactéries au détriment des lactobacilles, responsables de la protection naturelle du vagin. Les conséquences de ce déséquilibre peuvent aller au-delà d’un simple inconfort : augmentation du risque d’infections génitales hautes, complications lors de la grossesse ou vulnérabilité accrue face à certaines IST.
Le diagnostic précoce joue un rôle crucial dans la prise en charge de la vaginose bactérienne. En effet, près de 50% des femmes touchées présentent peu ou pas de symptômes, retardant souvent la consultation et le traitement. C’est pourquoi comprendre les mécanismes, reconnaître les signes et connaître les options thérapeutiques est essentiel pour toute femme.
Dans cet article, nous explorerons en détail les causes, les symptômes, les méthodes diagnostiques et les traitements disponibles pour la vaginose bactérienne, afin de vous fournir une information complète et fiable sur cette affection gynécologique courante.
Qu’est-ce que la vaginose bactérienne ?
La vaginose bactérienne n’est pas une infection à proprement parler, mais plutôt un déséquilibre de l’écosystème vaginal. Le vagin abrite naturellement diverses espèces de bactéries qui coexistent en équilibre. Dans des conditions normales, les lactobacilles dominent cette flore et maintiennent un environnement acide (pH entre 3,8 et 4,5) qui protège contre la prolifération de micro-organismes pathogènes.
Lors d’une vaginose bactérienne, cet équilibre est perturbé : les lactobacilles protecteurs diminuent considérablement, tandis que d’autres bactéries, principalement anaérobies (comme Gardnerella vaginalis, Prevotella, Mycoplasma hominis et Mobiluncus), se multiplient de façon excessive. Ce déséquilibre entraîne une élévation du pH vaginal, créant un environnement favorable à la croissance de ces bactéries opportunistes.
Causes et facteurs de risque
L’origine exacte de ce déséquilibre n’est pas toujours identifiable, mais plusieurs facteurs peuvent favoriser l’apparition d’une vaginose bactérienne :
- Pratiques d’hygiène excessive : les douches vaginales, les savons parfumés ou antiseptiques perturbent la flore naturelle
- Activité sexuelle : changement de partenaire sexuel, multiplicité des partenaires, rapports non protégés
- Contraception : certains dispositifs intra-utérins peuvent modifier l’équilibre de la flore
- Antibiotiques à large spectre : ils éliminent non seulement les bactéries pathogènes mais aussi les lactobacilles protecteurs
- Hormones : variations hormonales durant le cycle menstruel, grossesse ou ménopause
- Tabagisme : influence négative sur l’immunité locale et l’équilibre bactérien
Contrairement aux idées reçues, la vaginose bactérienne n’est pas considérée comme une infection sexuellement transmissible, bien que les rapports sexuels puissent favoriser son développement. Les hommes ne développent pas de symptômes équivalents et le traitement du partenaire n’est généralement pas recommandé.
Mécanisme de l’infection
La vaginose bactérienne se développe selon un processus désormais bien identifié par les recherches scientifiques :
- Réduction significative des lactobacilles, notamment Lactobacillus crispatus et Lactobacillus jensenii
- Diminution de la production d’acide lactique et de peroxyde d’hydrogène, substances antimicrobiennes naturelles
- Élévation du pH vaginal au-delà de 4,5
- Prolifération de bactéries anaérobies, principalement Gardnerella vaginalis et autres espèces
- Formation d’un biofilm bactérien adhérent aux parois vaginales
- Production d’amines par les bactéries anaérobies, responsables de l’odeur caractéristique
La formation d’un biofilm constitue un élément clé dans la persistance de la vaginose bactérienne et explique partiellement les récidives fréquentes après traitement. Ce biofilm protège les bactéries contre les antibiotiques et les mécanismes de défense naturels.
Tableau comparatif : Flore vaginale normale vs vaginose bactérienne
Caractéristique Flore vaginale normale Vaginose bactérienne Espèces bactériennes dominantes Lactobacilles (60-95%) Gardnerella, Prevotella, Mycoplasma, Mobiluncus pH vaginal 3,8 à 4,5 (acide) Supérieur à 4,5 Aspect des sécrétions Blanches, homogènes, fluides Grisâtres, adhérentes, fluides Odeur Légère, non désagréable Forte, « de poisson » (surtout après rapport sexuel) Inflammation Absente Généralement absente
Symptômes et diagnostic de la vaginose bactérienne
La particularité de la vaginose bactérienne réside dans le fait qu’environ la moitié des femmes touchées ne présentent aucun symptôme, ce qui complique le diagnostic précoce. Lorsque des manifestations cliniques apparaissent, elles sont généralement caractéristiques mais peuvent être confondues avec d’autres infections vaginales.
Signes caractéristiques
Les symptômes les plus fréquents de la vaginose bactérienne incluent :
- Pertes vaginales anormales : abondantes, homogènes, de couleur blanchâtre à grisâtre, d’aspect fluide et adhérent aux parois vaginales
- Odeur caractéristique : désagréable, souvent décrite comme une « odeur de poisson », particulièrement prononcée après un rapport sexuel ou pendant les menstruations
- Sensation d’inconfort vaginal : légère irritation ou brûlure, généralement moins intense que lors d’une mycose
- Démangeaisons : moins fréquentes et moins intenses que dans le cas d’une candidose vaginale
Une caractéristique importante de la vaginose bactérienne est l’absence habituelle de signes inflammatoires marqués. En effet, contrairement aux vaginites (comme la candidose ou la trichomonase), la muqueuse vaginale n’est généralement pas rouge ni enflammée, et les douleurs sont rares ou modérées.
Il est important de noter que ces symptômes peuvent s’aggraver pendant les menstruations ou après des rapports sexuels, en raison de l’alcalinisation temporaire du milieu vaginal qui favorise la prolifération bactérienne et la production d’amines malodorantes.
Méthodes de diagnostic
Le diagnostic de la vaginose bactérienne repose sur l’examen clinique et des tests de laboratoire. Selon les recommandations de la Haute Autorité de Santé (HAS), plusieurs approches sont utilisées :
1. Critères d’Amsel : Le diagnostic est posé lorsque au moins trois des quatre critères suivants sont présents :
- Pertes vaginales homogènes, blanches ou grisâtres
- pH vaginal supérieur à 4,5
- Test aux amines positif (« whiff test » : odeur de poisson après ajout de potasse sur les sécrétions)
- Présence de « clue cells » (cellules épithéliales recouvertes de bactéries) à l’examen microscopique
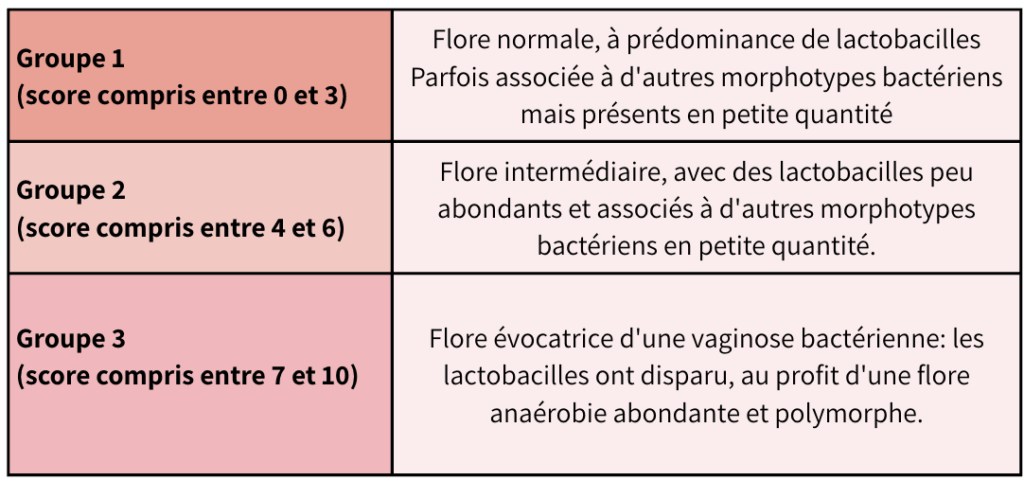
2. Score de Nugent : Basé sur l’examen microscopique d’un prélèvement vaginal coloré au Gram :
- 0-3 points : flore normale
- 4-6 points : flore intermédiaire
- 7-10 points : vaginose bactérienne
3. Examens complémentaires :
- Culture bactérienne : rarement nécessaire, mais peut être indiquée en cas de récidives fréquentes
- Tests PCR : pour détecter les principales bactéries associées à la vaginose
- Tests d’exclusion : recherche d’autres infections (candidose, trichomonase, chlamydia, etc.)
Il est essentiel de différencier la vaginose bactérienne des autres infections vaginales comme la candidose ou la trichomonase, car leurs traitements diffèrent considérablement. C’est pourquoi une consultation médicale est nécessaire pour établir un diagnostic précis.
Pour trouver un gynécologue ou un médecin spécialiste près de chez vous, consultez www.doctoome.com
Traitement et prise en charge de la vaginose bactérienne
La prise en charge de la vaginose bactérienne vise à restaurer l’équilibre de la flore vaginale et à éliminer les symptômes gênants. Le traitement est particulièrement recommandé pour les femmes symptomatiques, mais peut également être indiqué chez les femmes asymptomatiques dans certaines situations spécifiques (avant une intervention gynécologique invasive ou pendant la grossesse).
Traitements médicamenteux
D’après les recommandations officielles de la Haute Autorité de Santé (HAS) et des sociétés savantes internationales, les traitements antibiotiques constituent la première ligne thérapeutique :
- Métronidazole : l’antibiotique de référence, il peut être administré :
- Par voie orale : 500 mg deux fois par jour pendant 7 jours ou en dose unique de 2 g
- Par voie vaginale : gel à 0,75%, une application par jour pendant 5 jours
- Clindamycine : alternative efficace :
- Par voie orale : 300 mg deux fois par jour pendant 7 jours
- Par voie vaginale : crème à 2%, une application quotidienne pendant 7 jours
- Tinidazole : parfois utilisé en cas d’échec des traitements précédents, 2 g en dose unique
L’efficacité de ces traitements est généralement bonne, avec un taux de guérison initial de 70 à 80%. Cependant, les récidives sont fréquentes (environ 30% dans les 3 mois et jusqu’à 50% dans l’année), ce qui peut nécessiter des traitements répétés ou des approches préventives.
Plusieurs effets indésirables peuvent survenir avec ces traitements, notamment :
- Pour le métronidazole et le tinidazole : goût métallique dans la bouche, troubles digestifs, effet antabuse (intolérance à l’alcool)
- Pour la clindamycine : irritation locale, prolifération de Candida albicans (risque de candidose vaginale secondaire)
Approches naturelles et préventives
En complément des traitements médicamenteux ou pour prévenir les récidives, plusieurs approches peuvent être envisagées :
1. Probiotiques
Les probiotiques contenant des souches de lactobacilles peuvent aider à restaurer l’équilibre de la flore vaginale :
- Par voie orale : compléments alimentaires spécifiques
- Par voie vaginale : ovules ou gels contenant des lactobacilles (L. crispatus, L. rhamnosus, L. reuteri)
Des études scientifiques ont montré que les probiotiques, utilisés en complément des antibiotiques, pouvaient réduire le risque de récidive de 40% environ.
2. Hygiène intime adaptée
- Utiliser des savons à pH neutre ou légèrement acide, spécifiques pour l’hygiène intime
- Éviter les douches vaginales, les déodorants intimes et les produits parfumés
- Porter des sous-vêtements en coton et éviter les vêtements trop serrés
- S’essuyer d’avant en arrière après être allé aux toilettes
3. Gestion des facteurs de risque
- Limiter le nombre de partenaires sexuels
- Utiliser des préservatifs lors de rapports sexuels
- Arrêter le tabac (qui modifie l’équilibre de la flore vaginale)
- Éviter les spermicides qui peuvent perturber la flore vaginale
4. Approches complémentaires
Certaines approches complémentaires peuvent être envisagées, bien que leur efficacité soit variable selon les études :
- Acide borique par voie vaginale (uniquement sur prescription médicale)
- Régulateurs de pH vaginal
- Certains antiseptiques vaginaux à visée préventive
Il est important de souligner qu’aucune approche naturelle ne remplace un traitement antibiotique prescrit par un médecin, mais ces mesures peuvent compléter efficacement la prise en charge médicale et diminuer le risque de rechutes.
Pour consulter un professionnel de santé spécialisé dans votre région, rendez-vous sur Doctoome
Complications et cas particuliers de la vaginose bactérienne
Bien que la vaginose bactérienne soit souvent considérée comme une affection bénigne, elle peut entraîner des complications significatives, particulièrement chez certaines populations ou dans des contextes spécifiques.
Complications gynécologiques et obstétricales
La vaginose bactérienne peut être associée à diverses complications, dont la gravité varie considérablement :
- Infections pelviennes : les femmes présentant une vaginose bactérienne ont un risque accru de développer une maladie inflammatoire pelvienne (MIP), qui peut affecter les trompes de Fallope et l’utérus
- Complications post-opératoires : risque augmenté d’infections après une intervention gynécologique (hystérectomie, curetage, pose de DIU)
- Complications obstétricales pendant la grossesse :
- Fausse couche tardive
- Rupture prématurée des membranes
- Accouchement prématuré
- Chorioamniotite (infection des membranes fœtales)
- Endométrite post-partum
- Risque accru d’IST : la vaginose bactérienne augmente la vulnérabilité aux infections sexuellement transmissibles (VIH, chlamydia, gonorrhée, trichomonase)
Populations et situations particulières

Certaines situations requièrent une attention spécifique dans la prise en charge de la vaginose bactérienne :
1. Femmes enceintes
Compte tenu des risques obstétricaux associés, les recommandations sont particulières :
- Le dépistage systématique n’est pas recommandé chez toutes les femmes enceintes
- Il est conseillé chez les femmes avec antécédent d’accouchement prématuré
- Le traitement recommandé est le métronidazole (catégorie B de la FDA) ou la clindamycine, après le premier trimestre si possible
- Une surveillance plus étroite est nécessaire pour les grossesses à risque
2. Vaginoses récidivantes
Environ 30% des femmes connaîtront une récidive dans les 3 mois suivant le traitement initial. Pour ces cas :
- Traitement prolongé ou intermittent par métronidazole ou clindamycine
- Association avec des probiotiques vaginaux
- Recherche et traitement des facteurs favorisants
- Dans certains cas, traitement préventif du partenaire (bien que son efficacité reste débattue)
3. Femmes ménopausées
La diminution des œstrogènes modifie la composition de la flore vaginale :
- Risque accru de vaginose en raison de la raréfaction des lactobacilles
- Symptômes souvent atypiques ou moins prononcés
- Association possible à un traitement hormonal local pour restaurer l’environnement vaginal favorable aux lactobacilles
4. Femmes porteuses de dispositifs intra-utérins
Les utilisatrices de DIU présentent un risque légèrement plus élevé de vaginose bactérienne :
- Le biofilm bactérien peut se former sur le fil du DIU
- Risque accru d’infection génitale haute
- Une prise en charge rapide est recommandée pour éviter les complications
Une compréhension approfondie de ces complications et situations particulières permet une prise en charge plus adaptée et personnalisée de la vaginose bactérienne, réduisant ainsi le risque de conséquences à long terme sur la santé gynécologique et reproductive.
Pour trouver un gynécologue spécialisé dans les infections vaginales récidivantes, consultez www.doctoome.com
FAQ sur la vaginose bactérienne
Comment traiter une vaginose bactérienne naturellement ?
Les approches naturelles peuvent compléter, mais non remplacer, les traitements médicaux. Parmi les méthodes utiles : les probiotiques vaginaux contenant des lactobacilles, l’utilisation de produits d’hygiène à pH adapté, et une alimentation riche en prébiotiques. Les douches à l’acide borique peuvent aider (uniquement sur prescription). Ces méthodes sont plus efficaces en prévention des récidives qu’en traitement initial.
La vaginose bactérienne est-elle contagieuse ?
La vaginose bactérienne n’est pas considérée comme une infection sexuellement transmissible classique. Elle résulte d’un déséquilibre de la flore vaginale plutôt que d’une contamination. Cependant, l’activité sexuelle peut favoriser ce déséquilibre, particulièrement avec de nouveaux partenaires. Les hommes ne développent pas de symptômes équivalents et le traitement systématique du partenaire n’est généralement pas recommandé.
Quels sont les risques de la vaginose bactérienne non traitée ?
Une vaginose bactérienne non traitée augmente les risques d’infections génitales hautes (endométrite, salpingite), de complications obstétricales (accouchement prématuré, rupture des membranes précoce), de complications post-chirurgicales après interventions gynécologiques, et de vulnérabilité accrue aux IST, notamment au VIH. Ces risques justifient un traitement même chez certaines femmes asymptomatiques dans des contextes spécifiques.
Vaginose bactérienne et grossesse : quels sont les risques ?
Pendant la grossesse, la vaginose bactérienne augmente les risques de fausse couche tardive, d’accouchement prématuré, de rupture prématurée des membranes, de chorioamniotite et d’infection post-partum. Le dépistage est particulièrement recommandé chez les femmes avec antécédent d’accouchement prématuré. Le traitement par métronidazole ou clindamycine est généralement sûr après le premier trimestre.
Comment différencier une vaginose bactérienne d’une mycose vaginale ?
La vaginose bactérienne se caractérise par des pertes grisâtres, fluides et malodorantes (odeur de « poisson »), un pH vaginal élevé (>4,5) et peu d’inflammation. La mycose vaginale présente plutôt des pertes blanches épaisses (aspect « fromage blanc »), d’importantes démangeaisons, une rougeur vulvaire, un pH normal et l’absence d’odeur caractéristique. Seul un examen médical permet un diagnostic différentiel fiable.
Pourquoi la vaginose bactérienne revient-elle souvent après traitement ?
Les récidives fréquentes (30-50% des cas) s’expliquent par plusieurs facteurs : persistance du biofilm bactérien protégeant les bactéries des antibiotiques, non-restauration de la flore lactobacillaire protectrice, facteurs de risque persistants (hygiène inadaptée, tabagisme), ou perturbation récurrente de l’équilibre vaginal par les rapports sexuels. Des traitements prolongés ou d’entretien peuvent être nécessaires dans les cas chroniques.
Les probiotiques sont-ils efficaces contre la vaginose bactérienne ?
Les études scientifiques montrent une efficacité modérée mais réelle des probiotiques dans la prévention des récidives de vaginose bactérienne. Les souches les plus prometteuses sont Lactobacillus rhamnosus GR-1, Lactobacillus reuteri RC-14 et Lactobacillus crispatus. Utilisés en complément des antibiotiques, ils peuvent réduire le risque de récidive d’environ 40%. Leur efficacité en traitement initial seul reste limitée.
Conclusion
La vaginose bactérienne représente un déséquilibre de l’écosystème vaginal qui, bien que fréquent, reste souvent mal diagnostiqué ou confondu avec d’autres infections. Cette affection touche une large proportion de femmes et peut avoir des conséquences significatives sur la qualité de vie et la santé reproductive.
L’approche moderne de cette pathologie repose sur plusieurs piliers essentiels : un diagnostic précis différenciant la vaginose d’autres infections vaginales, un traitement antibiotique adapté, une identification des facteurs favorisants personnels, et une stratégie préventive pour limiter les récidives fréquentes.
Les avancées scientifiques récentes ont permis de mieux comprendre le rôle du biofilm bactérien dans la persistance de l’infection et l’intérêt des probiotiques dans la restauration d’une flore vaginale équilibrée. Ces connaissances ouvrent la voie à des approches thérapeutiques plus personnalisées et efficaces.
Face à des symptômes évocateurs de vaginose bactérienne, une consultation médicale reste indispensable pour confirmer le diagnostic et mettre en place un traitement adapté. Cette démarche est particulièrement importante pour les femmes enceintes, celles ayant des antécédents de complications gynécologiques ou confrontées à des récidives fréquentes.
Pour consulter un médecin spécialiste ou un gynécologue près de chez vous, visitez Doctoome et trouvez le professionnel de santé adapté à vos besoins.
Articles similaires :
- www.doctoome.com/blog/questions-frequentes-gynecologie/
- www.doctoome.com/blog/infections-gynecologiques-symptomes-traitements-prevention/
- www.doctoome.com/blog/consulter-gynecologue-medecin/
- www.doctoome.com/blog/differences-examens-gynecologiques-frottis-mammographie-echographie/
- www.doctoome.com/blog/maladies-gynecologiques-guide-complet-femmes/
- www.doctoome.com/blog/la-sante-gynecologique-de-la-femme-qui-consulter/
- www.doctoome.com/blog/osteopathie-et-troubles-gynecologiques/
- www.doctoome.com/blog/enjeux-de-sante-feminine/
- www.doctoome.com/blog/quest-ce-que-la-sante-feminine-et-la-gynecologie/
- www.doctoome.com/blog/infection-urinaire-femme-symptomes-traitement-prevention/
- www.doctoome.com/blog/idees-recues-menopause-mythes-realites/
- www.doctoome.com/blog/perimenopause-joista
- www.doctoome.com/blog/ist-femme-symptomes-depistage-traitement/





